Akne ist ein Leiden mit hoher Prävalenz. Man geht davon aus, dass rund 80-90% der Bevölkerung irgendwann im Leben von Akne betroffen sind. Obwohl Akne im Jugendalter die häufigste Dermatose darstellt, kommt es regelmäßig vor, dass Patienten – vor allem Frauen – auch im Erwachsenenalter Probleme haben.
Man geht davon aus, dass 20-40% aller Frauen mit Akne auch in weiterer Folge an einer Spätakne leiden werden. Dies wird durch einen (relativen) Androgenüberschuss verursacht und durch weitere modulierende Faktoren wie falsche Pflege oder Ernährung aggraviert. Viele Patientinnen berichten über eine deutliche Verschlimmerung des Hautbilds nach dem Absetzen der Anti-Baby-Pille.
Mittlerweile gibt es einen Konsensus darüber, dass es sich um eine chronisch-entzündliche Erkrankung mit schubweisem Verlauf handelt. Wichtig erscheint mir, für unseren Patienten langfristig Konzepte zu entwickeln und in einer Zeit von zunehmender Antibiotikaresistenzen den Einsatz von Antibiotika zu reduzieren.
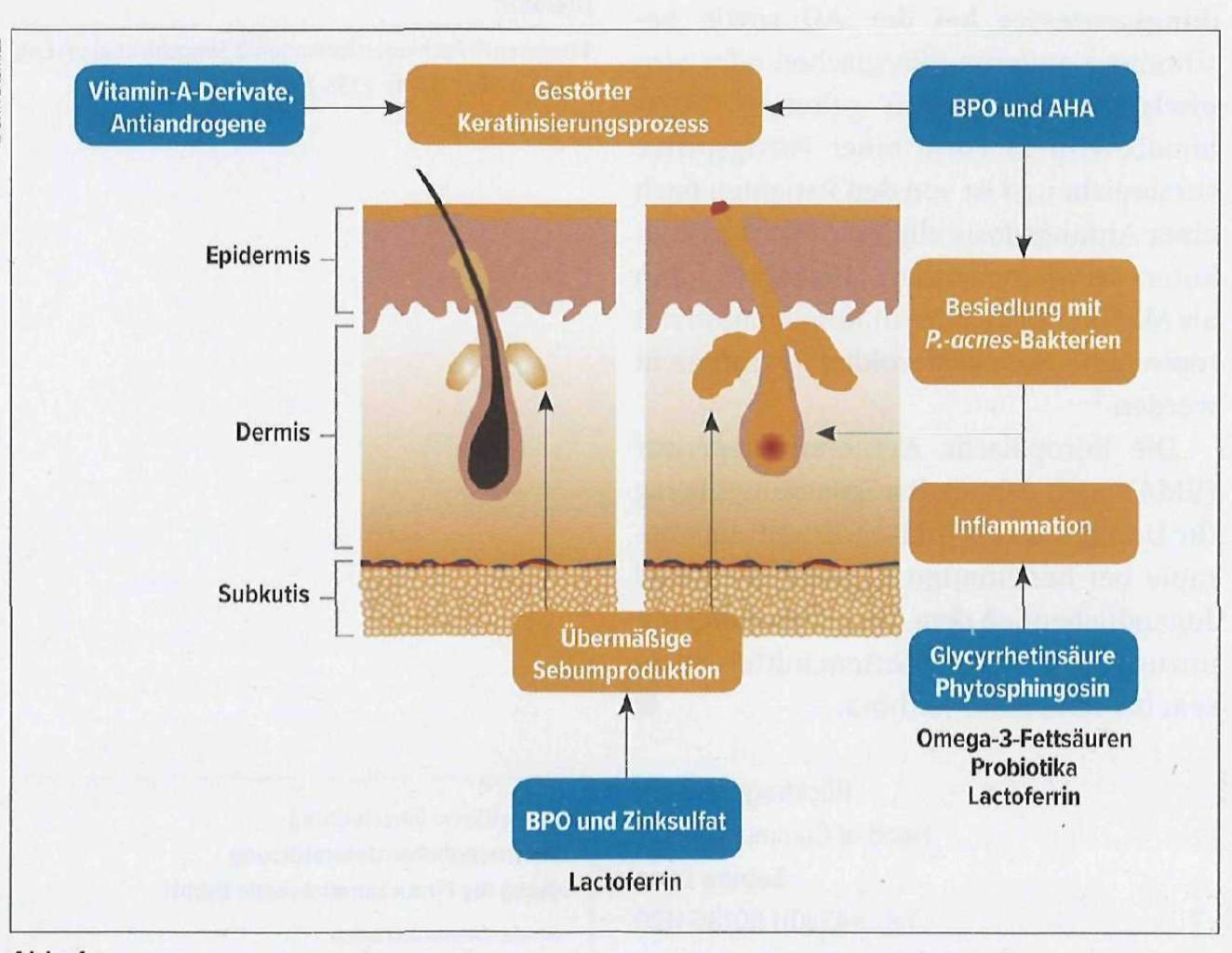
Durch den chronischen Inflammationsprozess aufgrund der Reaktion auf Cutibacterium acnes (früher Propionibacterium acnes) werden über eine Hochregulierung von TLR-2 vermehrt proinflammatorische Zytokine exprimiert. Diese schaffen ein falsches Verhältnis zwischen Matrix-Metalloproteasen (MMP) und „tissue inhibitors of metalloproteinases“ (TIMP) im Gewebe und es kommt zu narbiger Abheilung. Weil Akne und die daraus resultierenden Narben erhebliche psychische Auswirkungen haben können, ist eine frühzeitige Behandlung angezeigt, um der Narbenbildung vorzubeugen.
Somit sollten folgende Ziele verfolgt werden:
- Schnelle Abheilung der entzündlichen Läsionen durch eine stadiengerechte, wirksame und gut verträgliche Therapie
- Patienten, bei denen eine typische Therapie nicht ausreichen wird, sollten rechtzeitig identifiziert werden, damit eine systematische Therapie eingeleitet werden kann
- Regelmäßige Kontrollen und Therapiebegleitung zur Sicherstellung des Ansprechens und bei Bedarf Anpassung der Therapie
- Verhinderung von Rezidiven durch adäquate Erhaltungstherapie
- Geeignete Narbenbehandlung nach Abheilung
Antibiotikafreie Therapieoptionen
Topische Therapie
An der ersten Stelle steht eine geeignete Pflege. Die Patienten sollen über die Reinigung (z.B. Syndets statt Seife) und eine leichte Pflege (z.B. Hydrogel) beraten werden. In der Leitlinie wird von einer Monotherapie mit Antibiotika abgeraten. Bei leichten Formen der Akne vulgaris wird eine Fixkombination von Benzoylperoxid (BPO) und einem tropischen Retinoid als First-Line-Therapie empfohlen. Diese Therapie eignet sich auch gut als Dauertherapie. Seit einigen Monaten gibt es ein neues Produkt auf dem Markt, welches beide Wirkstoffe enthält und zusätzlich noch weitere Besonderheiten aufweist mit innovativen weiteren Komponenten wie Mandelsäure, Lactobionsäure, Zinksulfat und Glycyrrhetinsäure. Mandelsäure ist leicht bakteriostatisch und aktiv gegen die Hyperkeratose und führt außerdem zu verbesserten Penetration von weiteren Wirkstoffen. Eine weiter Säure, Lactobionsäure, ist eine Fruchtsäure (AHA) der neuen Generation, sie inhibiert den Abbau von MMPs und hat so eine positive Auswirkung auf die Narbenbildung. Substanzen aus der Gruppe der Polyhydroxysäuren, wie Lactobionsäure, sind bekannt dafür, dass es zu weniger Reizungen kommt als bei älteren Fruchtsäuren. Zinksulfat reduziert die Talgproduktion und Inflammation. Eine weitere Komponente, Glycyrrhetinsäure, wird aus der Süßholzwurzel gewonnen, die Säure ist eine Phytohormon und reduziert das freie Testosteron.
Hormonelle Therapien
Trotz guter Ergebnisse mit Systemtherapien wie Isotretinoin kommt es bei machen Patientinnen, auch nach mehreren Therapiezyklen, immer wieder zum Rezidiv. Bei diesen Patientinnen liegt häufig ein absoluter oder relativer Androgenüberschuss vor. Hier ist eine Antiandrogentherapie, auch bei normalen Androgenwerten, durchaus sinnvoll. Durch Östrogen und Östrogenderivate kann die Androgensynthese gehemmt werden. Ein weiterer Ansatz ist die Hemmung direkt am Rezeptor mittels Androgenrezeptorantagonisten. Neben Cyproteronacetat ist der Aldosteronantagonist Spironolacton ein altbewährtes Hypertonikum mit gutem Risikoprofil. Dieses Medikament ist für die Aknebehandlung bei Männern nicht geeignet und Frauen müssen eine sichere Kontrazeption verwenden. Spironolacton inhibiert Cytochrom p450, inhibiert die 5-alpha-Reduktase und fördert die Bildung von SHBG (sexualhormonbindendes Globulin).
Anzumerken ist, dass es 3 bis 6 Monate dauert, bis man einen Erfolg sieht. In den Studien wird eine Anfangsdosierung mit 100-200 mg/d empfohlen. Kontraindikationen sind die Einnahmen von ACE-Hemmern und AT1-Antagonisten, Niereninsuffizienz, Herzinsuffizienz und Hyperkaliämie. Bei jungen gesunden Patientinnen ist eine Kaliumüberwachung nicht zwingend notwendig. Aldosteron ist prothrombotisch, somit wird eine Hemmung durch Spironolacton antithrombotische Effekte aufweisen und ist auch für Patientinnen mit Thromboserisiko geeignet. Meistens wird Spironolacton mit einem oralen Kontrazeptivum der 3. Oder 4. Generation kombiniert.
Patientinnen mit polyzystischem Ovar-Syndrom (PCO) weisen bis zu 80% Hautmanifestationen und auch häufig Akne als Nebenbefund auf. Studien belegen, dass durch eine Therapie mit Metformin auch die Akne deutlich besser wird. Für bestimmte Patientinnen könnte somit eine Metformintherapie eine wichtige Option darstellen. Interessanterweise wird aktuell Metformin auch als Antiaging-Medikament untersucht. Zurzeit werden 3000 Probanden in den USA im Rahmen der TAME (Targeting Aging with Metformin)-Studie untersucht. Ziel ist es, das Entstehen oder die Progression von altersbedingten Erkrankungen zu verhindern. Metformin erhöht bekannterweise die Insulinsensitivität und führt so zu einer Reduktion von IGF-1 („insulin-like growth factor“). Man geht davon aus, dass IGF-1 Androgyne stimuliert und möglicherweise an dem Follikelostium zu einer vermehrten Hyperkeratose führt.
Ernährungsumstellung verbessert das Erscheinungsbild
Viele Patienten möchten auch die Ernährung umstellen. Wie bereits erwähnt spielt die Ernährung eine modulierende Rolle. Eine Verbesserung des Befundes wird häufig durch das Meiden von Milch und Milchprodukten erreicht. Auch von Nahrung mit hohem glykämischem Index sollte Abstand genommen werden – durch Insulin und die Wirkung als Wachstumsfaktor, auch an den Korneozyten, kommt es hier am Ostium zu einer Proliferation und somit zur Komedobildung. Antiinflammatorisch haben sich Omega-3-Fettsäuren, Zink, Probiotika (Lactobacillus bulgaricus und acidophilus) sowie Lactoferrin als günstig herausgestellt. Insbesondere Lactoferrin konnte in vitro und in vivo als Eisen-bindendes Protein den Bakterien lebensnotwendiges Eisen entziehen. In einer kleinen doppelblinden placebokontrollierten Studie war die Sebumproduktion in der Lactoferringruppe um 31,1% niedriger als in der Kontrollgruppe. Somit stellt Lactoferrin eine weitere Option für Aknepatienten dar. Diese Therapie kann gut mit anderen Therapien kombiniert werden und ist auch In der Schwangerschaft und Stillzeit zugelassen.
Für schwere Fälle bliebt eine orale Isotretinointherapie der Goldstandard, um eine dauerhafte Linderung der Beschwerden zu erreichen.
Sie haben Interesse an einem Termin bei Dr. Johannes Bisschoff? Hier geht es zur Terminbuchung.
Literatur: 1 Gollnick HP et al.: Akne ist nicht gleich Akne vulgaris. Dtsch Arztebl Int 2014; 111(17): 301-12 2 Gollnick HP et al.: A consensus-based practical and daily guide for the treatment of acne patients. J Eur Acad Dermatol Venereol 2016; 30: 1480-90 3 Nast A et al.: European evidence-based (S3) guideline for the treatment of acne. J Our Acad Dermatol Venereol 2016; 30(8): 1261-8 4 Trivedi MK et al.: A review of hormone-based therapies to treat adult acne vulgarisms in women. Int J Womens Dermatol 2017; 3(1): 44-52 5 Barzilai N et al.: Metformin as a tool to target aging. Cell Metab 2016; 23(6): 1060-5 6 Kim J et al.: Dietary effect of lactoferrin-enriched fermented milk on skin surface lipid and clinical improvement of acne vulgaris. Nutrition 2010; 26(9): 902-9
Dr. J. Bisschoff: Aknetherapie – es geht auch ohne Antibiotika!



